С медицинской точки зрения, толерантность к алкоголю является показателем того, насколько организм приспособился к действию этанола. Чем выше толерантность, тем меньше заметен эффект опьянения, но тем сильнее повреждение внутренних органов и выше риск зависимости.
Этот механизм развивается незаметно: сначала человек просто легко переносит спиртное, потом требует все больших доз, чтобы почувствовать тот же эффект. На этом этапе изменяется работа ферментов печени, нервной системы и мозга — формируется устойчивость, а вместе с ней и зависимость.
Понимание сути толерантности важно не только для врачей, но и для самих пациентов. Она показывает, на каком уровне находится алкогольная адаптация организма, и помогает определить стадию зависимости, выбрать правильное лечение и оценить риск рецидива.
Терехов Василий Станиславович
Психолог-координатор программ лечения
Что такое толерантность к алкоголю
Толерантность к алкоголю — это способность организма переносить действие этанола без выраженных признаков опьянения. В медицинской наркологии этот термин означает адаптацию центральной нервной системы и метаболических процессов к регулярному приему спиртного. Проще говоря, чем чаще человек пьет, тем меньше он чувствует опьянение — хотя токсическая нагрузка на организм не уменьшается.
Толерантность, резистентность и переносимость — в чем разница
- Толерантность — привыкание к веществу с ослаблением эффекта.
- Резистентность — устойчивость организма к воздействию, чаще патологическая (например, при хроническом алкоголизме).
- Переносимость — субъективная способность человека выдерживать определенную дозу без серьезных симптомов опьянения или интоксикации.

Биологические механизмы формирования толерантности
Толерантность к алкоголю развивается в результате сложной адаптации обменных, нервных и гормональных систем организма. Это не естественное привыкание, а биохимические изменения, в ходе которых тело учится быстрее нейтрализовать этанол, а мозг — функционировать в его постоянном присутствии.
Как печень ускоряет переработку этанола
Главный орган, отвечающий за метаболизм алкоголя, — печень. В ней вырабатываются ферменты, расщепляющие этанол до менее токсичных соединений. При регулярном употреблении печень увеличивает синтез этих ферментов, что позволяет организму быстрее избавляться от алкоголя. Однако этот «ускоренный метаболизм» не безвреден: клетки печени (гепатоциты) работают на пределе, страдают от окислительного стресса и постепенно разрушаются.
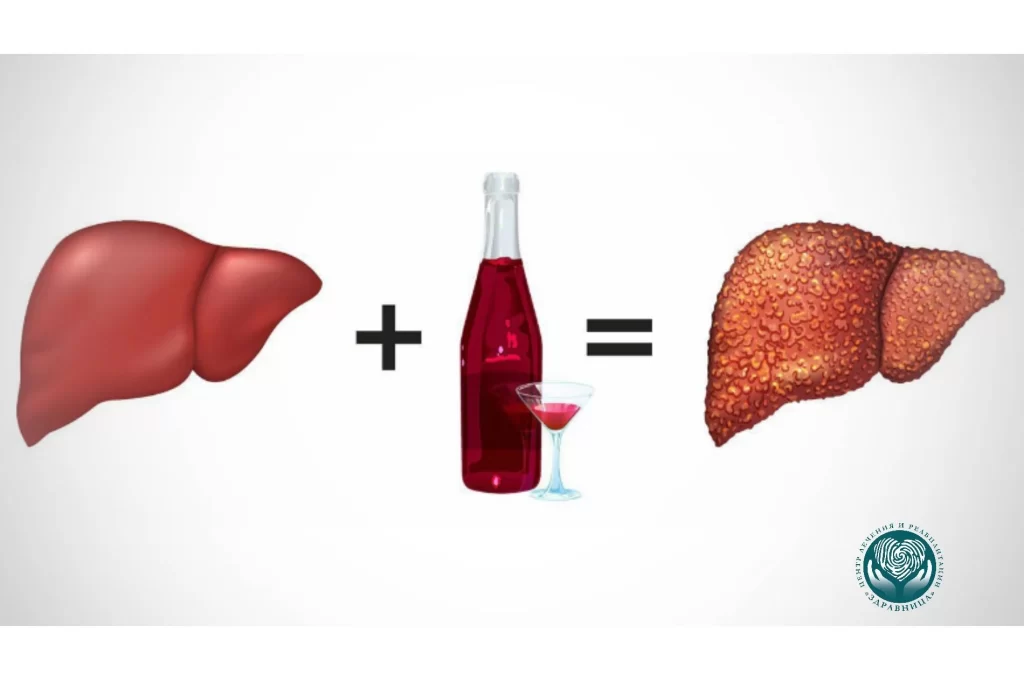
Роль ферментов (АДГ, АЛДГ, каталазы)
- Алкогольдегидрогеназа (АДГ) — превращает этанол в ацетальдегид — токсичное промежуточное вещество, вызывающее головную боль, тошноту и учащённое сердцебиение.
- Альдегиддегидрогеназа (АЛДГ) — расщепляет ацетальдегид до безопасной уксусной кислоты. При генетическом дефиците этого фермента (особенно у азиатских народов) толерантность низкая, а риск интоксикации выше.
- Каталаза — вспомогательный фермент, который тоже участвует в нейтрализации алкоголя, особенно при высоких дозах.
Мнение эксперта
«С увеличением частоты употребления активность этих ферментов возрастает, и человек перестает быстро пьянеть. Но вместе с этим растет токсическая нагрузка и риск хронических поражений печени.»
Изменения в нейронных связях и дофаминовой системе
Мозг адаптируется к этанолу не меньше, чем печень. Алкоголь усиливает выделение дофамина — нейромедиатора удовольствия. Со временем мозг привыкает к этому искусственному стимулированию и снижает собственную выработку дофамина. Возникает толерантность на уровне нервной системы: человек перестает чувствовать эйфорию от прежних доз и увеличивает количество алкоголя, чтобы достичь прежнего состояния расслабления.
Почему толерантность растет быстрее у мужчин, чем у женщин
У мужчин в среднем выше активность ферментов, участвующих в метаболизме этанола, и больший объем жидкости в организме, что снижает концентрацию алкоголя в крови.
У женщин печень и нервная система более чувствительны к этанолу, а АДГ вырабатывается в меньшем количестве. Поэтому у женщин быстрее развиваются повреждения органов, а толерантность растет медленнее, но переносится тяжелее.

Виды толерантности к алкоголю
Толерантность — не единый процесс, а совокупность разных механизмов, которые действуют одновременно. Одни связаны с изменениями в обмене веществ, другие — с перестройкой нервной системы и восприятием алкоголя.
Фармакодинамическая толерантность
Возникает, когда нервная система привыкает к постоянному воздействию этанола. Мозг перестает реагировать на алкоголь так же, как раньше: рецепторы становятся менее чувствительными, а чувство опьянения наступает позже или выражено слабее. Это именно та форма привыкания, из-за которой человек начинает увеличивать дозу, не замечая, что разрушение организма идет все быстрее.
Фармакокинетическая (метаболическая) толерантность
Связана с ускоренным выведением алкоголя из организма. Печень активнее вырабатывает ферменты (АДГ, АЛДГ, каталаза), из-за чего этанол расщепляется быстрее. Однако, чем выше скорость переработки, тем сильнее нагрузка на печень и выше риск цирроза, жировой дистрофии и гепатита.
Функциональная толерантность
Формируется, когда мозг учится работать под алкоголем. Человек может говорить, двигаться и даже выполнять привычные задачи, находясь в состоянии опьянения. Это опасный вид адаптации: внешне зависимый выглядит трезвым, но координация, внимание и память уже нарушены.
Острая толерантность
Кратковременная устойчивость, возникающая после одной дозы алкоголя. Уже через несколько часов реакции ослабевают, и для повторного эффекта требуется большее количество спиртного.
Хроническая толерантность
Формируется при регулярном употреблении. Каждая новая доза укрепляет адаптацию, мозг и печень перестраиваются на алкогольный режим. Это основной путь к зависимости: чтобы ощутить эффект, человек пьет больше, а возвращение к нормальной чувствительности становится все труднее.
Перекрестная толерантность
Проявляется, когда снижается чувствительность не только к алкоголю, но и к другим веществам — седативным, наркотическим или обезболивающим. Это осложняет лечение и требует особого подбора медикаментов.

Обратная толерантность (сенсибилизация)
Возникает на поздних стадиях алкоголизма. Печень и нервная система уже не справляются с переработкой этанола, и даже небольшие дозы вызывают сильное опьянение и тяжелую интоксикацию. Снижение толерантности — тревожный признак разрушения организма.
Признаки повышенной толерантности
Повышенная толерантность — это скрытая фаза зависимости, когда человек внешне выглядит нормальным, но на физиологическом уровне организм уже перестроился под постоянное присутствие алкоголя. Опасность в том, что сама способность пить много без видимого опьянения воспринимается как признак силы, хотя на деле это ранний симптом болезни.
- Короткий период интоксикации. После выпивки состояние опьянения проходит быстрее, чем раньше. Кажется, будто организм быстро восстанавливается. На самом деле это следствие ускоренного метаболизма алкоголя в печени, которая работает с перегрузкой и постепенно разрушается.
- Рост дозы без выраженного эффекта. Чтобы достичь прежнего чувства расслабления, человек увеличивает дозу — с бокала вина до бутылки, с двух рюмок до полбутылки крепкого напитка. Это главный поведенческий критерий роста толерантности.
- Психологическая уверенность, что все под контролем. Опасное самоощущение: «Я пью, но держу себя в руках». Такое убеждение — часть механизма отрицания болезни. Человек не замечает, что зависимость уже формируется, потому что внешне не похож на алкаша.
Мнение эксперта
«Повышенная толерантность — это биологическая ловушка, в которой организм теряет способность защищать себя от отравления.»
Снижение толерантности у хронических алкоголиков
Что это такое? Обратная толерантность — состояние, при котором привычные дозы алкоголя начинают действовать сильнее, чем раньше: «накрывает» с малого количества, интоксикация наступает быстрее и длится дольше. Для врача это не признак оздоровления, а маркер декомпенсации — организм утратил способность безопасно метаболизировать этанол и компенсировать его нейротоксичность.
Когда организм перестает воспринимать алкоголь
Обычно это происходит на поздних стадиях зависимости, когда есть сочетание факторов:
- Печеночная недостаточность (фиброз/цирроз): падает активность алкогольдегидрогеназы и микросомальных ферментов, уменьшается первичный проход через печень, часть этанола минует детоксикацию из-за портокавальных шунтов.
- Потеря массы тела и воды (саркопения, гипоальбуминемия): снижается объем распределения, та же доза дает более высокий пик концентрации алкоголя в крови.
- Повреждение мозга (дефицит тиамина, микроповреждения, после повторных отмен): центральная нервная система теряет способность компенсировать депрессантный эффект.
- Полипрагмазия: седативы, опиоиды, антигистаминные, снотворные усиливают действие этанола при замедленном клиренсе.

Признак разрушения ферментных систем
Если человек отмечает: «раньше полбутылки — ничего, теперь от двух рюмок шатает», это часто указывает на срыв метаболической адаптации. Параллельно нередко появляются желтушность склер, сосудистые звездочки, отеки, склонность к кровотечениям — косвенные признаки печеночной декомпенсации и коагулопатии.
Чем это опасно?
Обычная для пациента порция становится фактически передозировкой:
- более выраженная седация и заторможенность, риск аспирации и угнетения дыхания;
- гипогликемия, аритмии, падения, черепно-мозговые травмы;
- тяжелые похмелья и пролонгированная интоксикация (из-за медленного клиренса);
- повышенная вероятность делирия при кратком воздержании даже после небольших доз.

Клиническое значение для выбора терапии
Обратная толерантность радикально меняет тактику лечения:
- Детокс и купирование отмены — только под наблюдением врача. Предпочтение бензодиазепинам с внепеченочным метаболизмом (лорезапам, оксазепам), отказ от длительно действующих (диазепам, хлордиазепоксид) при циррозе.
- Тиамин до глюкозы. Профилактика вернике-энцефалопатии: парентеральный тиамин до инфузий с углеводами.
- Выбор противорецидивной терапии. Осторожно с налтрексоном при активном гепатите; дисульфирам противопоказан при тяжелых печеночных поражениях; рассмотреть акампросат или баклофен (допустим при циррозе по ряду протоколов).
- Меньшие дозы — больше наблюдений. Любые седативы, анальгетики и анестетики применяют в меньших дозировках; обязательны контроль АЛТ/АСТ, билирубина, МНО, аммиака, гликемии.
- Питание и витамины. Высокобелковая диета по переносимости, коррекция дефицитов (В1, В6, фолаты, Mg).
- Ранняя реабилитация. Быстрый перевод на психотерапию и поддерживающие программы, потому что «малые дозы» уже небезопасны и провоцируют срывы.
Снижение толерантности — сигнал срочно обратиться к наркологу и гепатологу. При стойкой абстиненции и лечении часть метаболической способности может частично восстановиться, но при выраженном циррозе изменения необратимы — любая доза остается опасной.
Закажите бесплатную консультацию и мы свяжемся с вами в самое ближайшее время
Как снизить толерантность к алкоголю безопасно
Медицинская детоксикация
Первый этап снижения толерантности — полное очищение организма от этанола и его метаболитов. Детоксикация проводится в клинике под контролем врача-нарколога. Используются инфузионные растворы (глюкоза, физраствор, реамберин), витамины группы B, гепатопротекторы и препараты для нормализации электролитного баланса. Это помогает восстановить ферментные системы печени и снизить уровень ацетальдегида в крови.
Полный отказ от этанола и восстановление обмена
После выведения алкоголя важно не возвращаться к употреблению даже малых доз. Только длительная абстиненция (не менее 2-3 месяцев) позволяет ферментным системам восстановиться, а нервной системе — перестроиться. Постепенно снижается потребность в этаноле, а толерантность возвращается к нормальной физиологической чувствительности.
Питание, витамины и антиоксиданты
Организму требуются ресурсы для восстановления:
- Белок (мясо, рыба, яйца, бобовые) — строительный материал для ферментов.
- Витамины группы B — восстанавливают работу нервной системы и печени.
- Витамин C, магний, цинк, селен — снижают уровень окислительного стресса.
- Антиоксиданты (омега-3, альфа-липоевая кислота, коэнзим Q10) — защищают клетки от токсического действия ацетальдегида.
Рацион должен быть богат овощами, цельнозерновыми продуктами и достаточным количеством воды.
Почему нельзя снижать толерантность самостоятельно
Популярный миф — нужно просто перестать пить на время, а потом начать с малого. На практике это опасно. После перерыва даже привычная доза может вызвать тяжелое отравление: ферменты еще не восстановились, и этанол циркулирует дольше. Кроме того, внезапное прекращение при длительном употреблении может спровоцировать абстинентный синдром, судороги и делирий.
Безопасное снижение толерантности возможно только под контролем специалистов, с медикаментозной поддержкой и психотерапией. После стабилизации состояния пациенту рекомендуют курс реабилитации и длительное наблюдение, чтобы вернуть не только физическое, но и психологическое равновесие.
Подбор программы и расчёт стоимости бесплатны и анонимны
Ответы зафиксированы!
Оставьте свой телефон и в ближайшее время мы свяжемся с Вами и предложим оптимальную программу лечения и подскажем её стоимость
-
Подскажите, для кого вы рассматриваете помощь центра?Вопрос: 1/5
-
Как долго наблюдается зависимость?Вопрос: 2/5
-
От чего наблюдается зависимость?Вопрос: 3/5
-
Какова мотивация на лечение?Вопрос: 4/5
-
Когда планируется начать лечение?Вопрос: 5/5
-
Ваш телефон:
Благодарим за доверие!
Ваши ответы отправлены! Ожидайте звонок, мы свяжемся с Вами в самое ближайшее время!
Что такое нулевая толерантность к алкоголю
Нулевая толерантность — это состояние, при котором даже минимальные дозы этанола вызывают выраженную интоксикацию, ухудшение самочувствия или опасные физиологические реакции. Это не образное выражение, а реальный медицинский феномен, наблюдаемый у пациентов после длительного воздержания, тяжелых заболеваний печени, приема определенных препаратов или в ходе противорецидивной терапии.
В наркологии термин также используют для описания желаемого результата лечения. После курса терапии, детокса и психокоррекции формируется физиологическая и психологическая непереносимость алкоголя. Пациент чувствует отвращение, неприятие или физическую реакцию даже на запах спиртного. Такой результат говорит о восстановлении нормальной чувствительности организма и снижении риска рецидива.

Когда нулевая толерантность становится опасной
Иногда нулевая толерантность связана с тяжелым поражением печени, истощением или хроническими интоксикациями. В этом случае даже малые дозы алкоголя могут вызвать:
- острую печеночную недостаточность;
- алкогольную кому;
- аритмии и резкое падение давления.
Нулевая толерантность — это крайняя точка шкалы чувствительности организма к алкоголю. Для зависимого человека она может стать началом устойчивого восстановления, а для больного с органическими нарушениями — сигналом срочной медицинской помощи. В обоих случаях ключевое правило одно: при нулевой толерантности употребление алкоголя абсолютно противопоказано.
Диагностика и контроль уровня толерантности
Толерантность к алкоголю — показатель, который можно оценить объективно. Для врача-нарколога это важный диагностический критерий, позволяющий определить стадию зависимости, спрогнозировать риск осложнений и выбрать адекватную терапию.
Медицинское тестирование
Диагностика уровня толерантности начинается с клинического опроса. Врач выясняет:
- сколько алкоголя пациент употребляет за один прием;
- как быстро наступает опьянение;
- какова частота и регулярность приема;
- были ли случаи потери контроля над дозой.
Для количественной оценки применяются стандартизированные опросники (AUDIT, CAGE, MAST) и биохимические анализы, отражающие нагрузку на организм:
- активность γ-глутамилтрансферазы (ГГТ) и аланинаминотрансферазы (АЛТ) — маркеры поражения печени;
- уровень углевод-дефицитного трансферрина (CDT) — повышается при регулярном употреблении алкоголя;
- соотношение ацетальдегид / этанол в крови — показатель скорости метаболизма.
Динамическое наблюдение за этими параметрами позволяет определить, растет или снижается толерантность в ходе терапии.
Поведенческие критерии
Помимо лабораторных данных, врач оценивает поведенческие проявления:
- необходимость увеличивать дозу для достижения эффекта;
- отсутствие выраженного опьянения при больших объемах;
- эмоциональную зависимость — тревогу, раздражение при отсутствии алкоголя;
- утрату критического отношения («пью как все», «у меня все под контролем»).
Иногда проводится контроль за реакцией на малые дозы этанола в стационарных условиях, чтобы определить реальную чувствительность организма, но такая диагностика используется крайне редко и только по медицинским показаниям.
Чем выше устойчивость организма к этанолу, тем глубже нарушены процессы саморегуляции, обмен веществ и работа нервной системы. Потеря чувствительности к алкоголю — тревожный сигнал, который говорит не о силе, а о патологической перестройке мозга и ферментных систем.
Снижение толерантности, напротив, свидетельствует о восстановлении естественных защитных механизмов. Это возможно только при полном отказе от спиртного, под медицинским контролем и с последующей психотерапией.
Источники:
- Старшенбаум, Г. В. Аддиктология: психология и психотерапия зависимостей. — М.: Когито-Центр, 2018. — 640 с.
- Короленко, Ц. П., Дмитриева, Н. В. Психосоматика и аддиктивное поведение. — Новосибирск: Наука, 2016. — 432 с.
- Lesch, O. M., Walter, H. Alcohol and Alcoholism: Clinical and Biological Research. — Oxford University Press, 2015. — 528 p.
- Koob, G. F., Volkow, N. D. Neurobiology of Addiction: A Neurocircuitry Analysis. — Lancet Psychiatry, 2016; 3(8):760–773.
- Гофман, А. Г. Алкоголизм: современные представления о патогенезе, диагностике и лечении. — М.: ГЭОТАР-Медиа, 2020. — 312 с.
- Наркология: национальное руководство / Под ред. Н. Н. Иванца, И. П. Анохиной. — 2-е изд., перераб. и доп. — М.: ГЭОТАР-Медиа, 2021. — 1048 с.




















































Комментарии: Толерантность к алкоголю